¿Qué es el cáncer de ovario?
Anatomía y función del ovario
Cada mujer tiene dos ovarios que se encuentran a cada lado del útero. El ovario es un órgano, por tanto, intrapélvico (que se encuentra en la pelvis), con forma de almendra y una longitud máxima que oscila entre 2 y 4 centímetros.
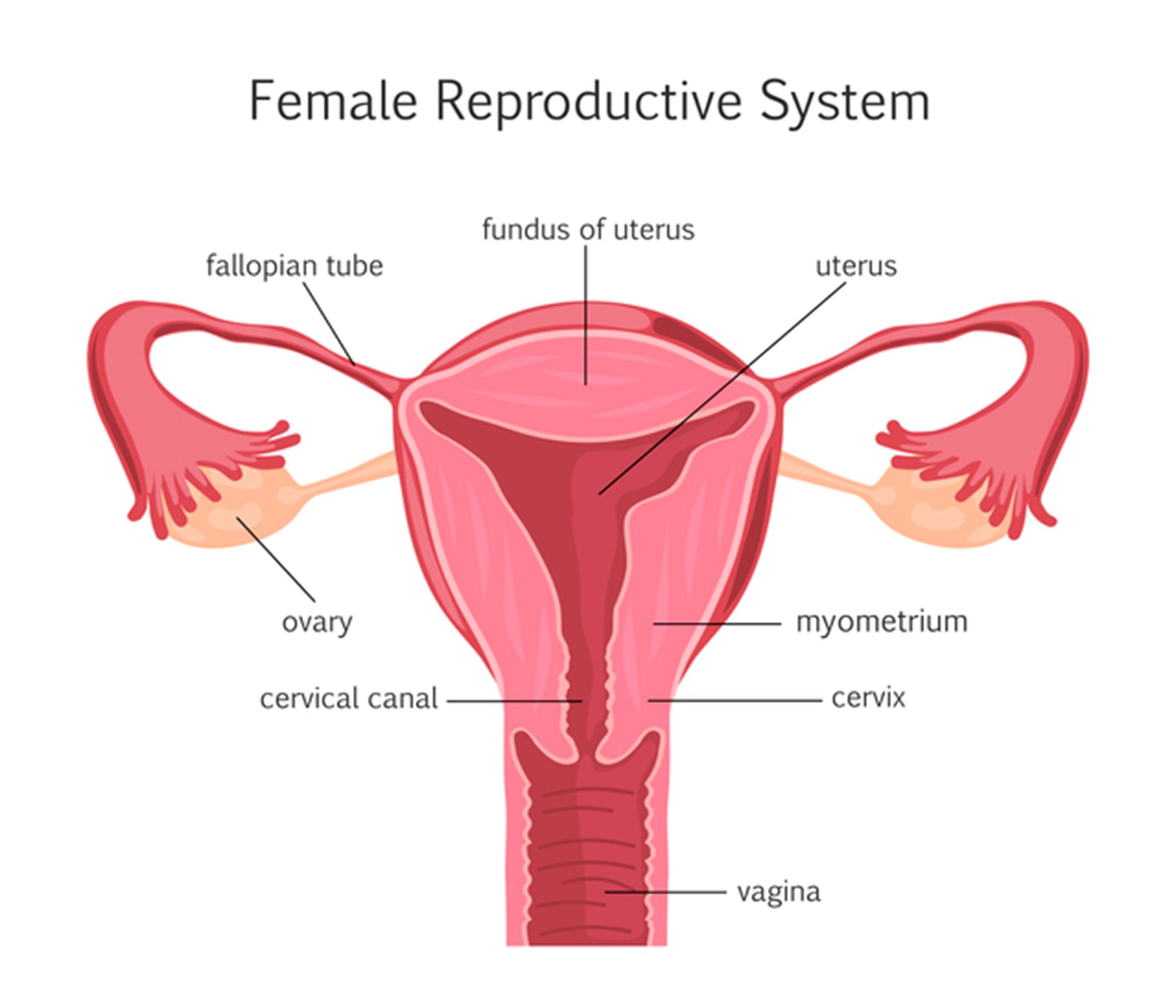
El ovario tiene tres partes:
- Corteza. Dentro de la corteza distinguimos la zona albugínea, que contiene tejido conjuntivo denso subyacente al epitelio germinal; además de estroma y folículos.
- Médula. Tejido conectivo laxo muy vascularizado e inervado que se continúa con el mesoovario a través del hilio.
- Hilio o red ovárica. Contiene vasos sanguíneos y linfáticos. En el hilio se visualizan células productoras de andrógenos con las características de las células que sintetizan hormonas esteroideas.
Los ovarios están colgados de ligamentos elásticos de tejido conjuntivo entre el útero y la pared abdominal, al igual que las trompas de Falopio, que permite que se mantengan en su posición:
- El ligamento útero-ovárico: va desde la porción medial del ovario al fondo del útero.
- El ligamento suspensorio: se dirige del ovario a la pared abdominal.
- El mesoovario: se une a lo largo del útero.
- El mesosálpinx: fija el ovario a las trompas de Falopio.
- El ligamento tubo-ovárico: une al ovario con el pabellón de la trompa de Falopio.
Los ovarios desempeñan dos funciones importantes, que son:
- La producción del gameto femenino (ovocito). Cada mes durante la ovulación el ovario libera un ovocito que viaja por la trompa (pequeño conducto que comunica el ovario con el útero) hasta el útero.
- La secreción de hormonas femeninas. El ovario es la fuente principal de estrógeno y progesterona que son las hormonas femeninas implicadas en varios procesos como la regulación del ciclo menstrual, el embarazo, y el crecimiento de las mamas, entre otros.
- En la menopausia los ovarios dejan de producir ovocitos y hormonas femeninas.
Anatomía patológica del cáncer de ovario
El diagnóstico definitivo de cáncer de ovario lo establece el médico especialista en anatomía patológica tras analizar por el microscopio la muestra recibida del tumor.
Más del 90% de los cánceres de ovario son de origen epitelial, y sobre ellos desarrollaremos más adelante el tratamiento.
Los diferentes tipos de cáncer de ovario reciben los nombres de las células de las que derivan como hemos comentado en la intervención. Para conocer el tipo de tumor se precisa tomar una muestra de tejido. Generalmente se realiza una intervención quirúrgica que es diagnóstica y terapéutica mediante una laparotomía ( apertura de la cavidad abdominal), o solo diagnóstica si se realiza mediante laparoscopia, o biopsia guiada con métodos radiológicos.
Existen 3 tipos de cáncer de ovario:
- Carcinoma epitelial: representa el 85-90% de los canceres de ovario. Se desarrolla a partir de las células de la capa externa del ovario. Son más frecuentes a partir de los 50 años.
- Tumores de células germinales: Se desarrolla en las células que generan los óvulos. Representan un 10% de los casos y son más frecuentes en mujeres jóvenes menores de 25 años.
- Tumores del estroma: Formado en las células que producen las hormonas sexuales femeninas. Son infrecuentes y aunque pueden aparecer a cualquier edad tienen mayor incidencia entre los 30 y 50 años.
Tumores epiteliales de ovario
Los tumores epiteliales pueden subdividirse en 5 tipos:
- Seroso.
- Mucinoso
- Endometrioide
- De células claras
- Indiferenciados
Todos ellos pueden ser agrupados en tres categorías dependiendo de su potencial maligno:
- Benignos.
- Proliferantes atípicos (también llamados borderline).
- Malignos.
Los “tumores epiteliales de ovario”, son los más frecuentes y se subdividen en 5 tipos dependiendo de la célula del ovario de la que derivan:
- Tumores serosos: los adenocarcinomas serosos de alto grado son los cánceres más frecuentes de ovario y a los que nos referiremos fundamentalmente en este capítulo.
- Tumores mucinosos: representan el 15% de los tumores malignos de ovario. Su nombre deriva de que producen mucina (especie de mucosidad), que se extiende por toda la cavidad peritoneal. Aparecen en mujeres jóvenes, generalmente se diagnostican en estadios precoces.
- Tumores endometrioides: tienen un aspecto sólido y oscuro. En la mitad de los casos son bilaterales y representan el 15-25% de los cánceres ováricos.
- Tumores de células claras: su nombre deriva de que las células que lo forman presentan un aspecto claro. El 5% de los cánceres de ovario son de este tipo. Son bilaterales en el 20-40% de los casos.
- Tumores indiferenciados: las células que lo forman no se parecen a las de origen ovárico. Aproximadamente el 1,5% de los tumores de ovario. Se clasifica en tumor de Brenner benigno (95%), borderline (3-4%) y maligno (1%).
Además del estudio histológico (morfología de las células del tumor) en la actualidad es fundamental realizar estudios inmunohistoquímicos de proteínas de genes reparadores del ADN en todos los carcinomas endometrioides y de células claras para el screening del Síndrome de Lynch (síndrome hereditario), así como estudios de biología molecular para determinar si existe un déficit de la recombinación homóloga (HRD) en los carcinomas serosos de alto grado, ya que HRD tiene un valor pronóstico y predictivo de respuesta a tratamiento con los inhibidores de PARP, que más adelante comentaremos. El 50% de los carcinomas serosos de alto grado presentaron un déficit de la recombinación homóloga.
¿Qué es la recombinación homóloga?
La recombinación homóloga es uno de los mecanismos del que disponemos para reparar nuestro DNA.
La recombinación homóloga es un proceso de intercambio genético que ocurre entre dos moléculas de ADN que comparten una secuencia de nucleótidos similar o idéntica. Es el mecanismo de reparación del ADN más común utilizado por las células para reparar daños, como roturas de doble cadena, que pueden ser causadas por agentes externos o por errores durante la replicación.
La deficiencia en la recombinación homóloga puede conducir a la acumulación de daños en el ADN, lo que aumenta el riesgo de cáncer.
Piense en ello como si tuviera un libro muy importante (que sería su ADN). Si alguna página se arruina o se pierde, necesitaría una copia exacta para reemplazarla y que la historia siga siendo correcta. La recombinación homóloga usa esa copia exacta, que está en otra parte del mismo libro, para arreglar el daño. Sin embargo, si este proceso no funciona bien, su libro se quedará con páginas rotas o perdidas que no podrá reparar y ya no será el mismo y no podrá cumplir la misma función. La recombinación homóloga es esencial para mantener nuestro ADN en buen estado, y su deficiencia afecta a la capacidad de las células para repararse a sí mismas.
Tumores germinales de ovario
Los tumores germinales de ovario son los segundos tumores en frecuencia en el ovario. Aparecen en mujeres jóvenes, con un pico de incidencia alrededor de los 20 años. Son raros después de los 40 años y son responsables del 5% de los tumores ováricos malignos en mujeres.
Son tumores muy sensibles a la quimioterapia, y su tratamiento quirúrgico es más conservador que en el caso de los tumores epiteliales. Las variedades más frecuentes son los teratomas y los disgerminomas.
El cáncer de ovario en cifras
Según las últimas cifras publicadas por la Sociedad Española de Oncología Médica (SEOM), el cáncer de ovario presentó una incidencia estimada para 2025 de 3.748 nuevos casos, lo que la posiciona como el octavo tipo de cáncer más frecuente en las mujeres.
En cuanto a la mortalidad, según cifras del mismo informe, se notificaron 2.193 fallecimientos por tumores malignos de ovario en el año 2023. El cáncer de ovario es la principal causa de muerte por tumores malignos ginecológicos en el mundo occidental. La elevada mortalidad del cáncer de ovario se explica por dos razones:
- La ausencia de síntomas específicos al inicio, lo que motiva que la mayoría de pacientes se presenten con enfermedad diseminada al diagnóstico (que es más difícil de curar).
- La ausencia de métodos de detección precoz (screening) que sean eficaces y estén validados.
Este contenido ha sido revisado en septiembre de 2025 por la Ana Santaballa Bertrán, jefa de la sección de Cáncer de Mama y Tumores ginecológicos del Servicio de Oncología Médica del Hospital Universitario y Politécnico La Fe de Valencia.


